O lipedema, apesar de ser uma condição clínica reconhecida há décadas, teve pouco impacto, tanto na literatura médica internacional quanto nacional.
Recentemente, contudo, observou-se um crescente interesse pelo tema, impulsionado por avanços na pesquisa médica e com novas técnicas cirúrgicas, além do aumento da conscientização entre pacientes e profissionais de saúde.
Esse interesse renovado sublinhou a necessidade de estabelecer diretrizes claras para a identificação, o manejo e o tratamento do lipedema.
Lipedema no Brasil
A prevalência do lipedema no Brasil, estimada em 12,3% da população feminina adulta, ressalta a relevância dessa condição para a saúde pública e a necessidade de maior reconhecimento médico. Essa taxa indica que o lipedema é uma condição bastante comum, mas muitas vezes subdiagnosticada ou confundida com outras condições, como umas das consequências da obesidade.
A sobreposição com a obesidade é frequente e pode complicar tanto o diagnóstico quanto o tratamento do lipedema, pois ambas as condições podem coexistir e interagir de maneiras que afetam a saúde geral do paciente.
A detecção precoce do lipedema é essencial para prevenir a progressão para estágios mais avançados, que são mais difíceis de gerir e têm um impacto significativo na qualidade de vida e na mobilidade. Assim, a identificação e o tratamento precoces podem ajudar a mitigar o desenvolvimento de complicações e a deterioração funcional.
Qual o consenso sobre o lipedema?
Características clínicas
Existe consenso de que o lipedema possui características clínicas particulares que precisam ser reconhecidas.
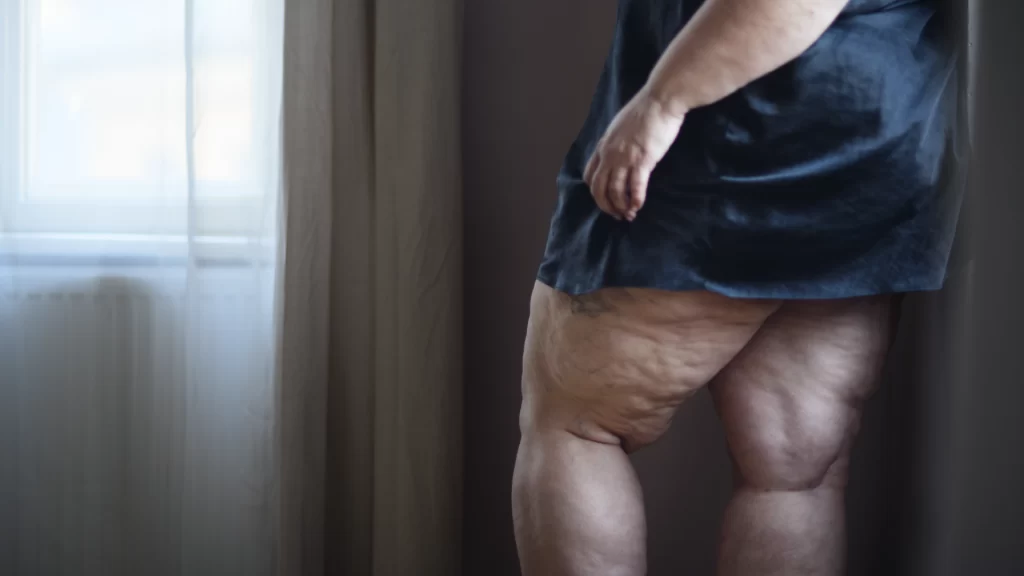
Nesse sentido, essa condição é caracterizada por um aumento simétrico e bilateral do tecido adiposo subcutâneo nas pernas e braços, normalmente poupando as mãos e os pés. Esse acúmulo de gordura não se limita a uma questão estética; trata-se de uma condição dolorosa e sensível ao toque, que pode ser severamente debilitante.
Os pacientes, frequentemente, relatam dor e uma sensação de peso nas áreas afetadas, além de uma propensão a desenvolver hematomas com facilidade, o que pode indicar uma vulnerabilidade do tecido conectivo ou vascular.
Além disso, os pacientes com lipedema podem apresentar, ainda, fraqueza muscular, que pode afetar tanto a capacidade de ganhar massa muscular quanto a função muscular. Isso pode comprometer a mobilidade e a capacidade de realizar atividades diárias, aumentando o risco de sedentarismo.
A distribuição atípica do tecido adiposo no lipedema é distinta da obesidade convencional e, muitas vezes, é resistente a métodos tradicionais de perda de peso, como dieta e exercício. Isso pode levar a um ciclo de ganho de peso e frustração para o paciente.
Mudanças ortopédicas, como joelhos em valgo, são comuns em pacientes com lipedema, podendo afetar a marcha e aumentar o risco de complicações ortopédicas, como a gonartrose, afetando a qualidade de vida e a mobilidade.
Aqui, vale a pena citar a vitamina D, um nutriente com múltiplas funções biológicas, incluindo a modulação do sistema imunológico e da inflamação, frequentemente encontrada em níveis deficientes em mulheres com Lipedema.
Nesse sentido, a adequação dos níveis de vitamina D pode desempenhar um papel no alívio dos sintomas e na prevenção de complicações associadas à condição.
Lipedema e saúde mental
Ainda, o impacto do Lipedema na saúde mental e na qualidade de vida não pode ser subestimado. O distúrbio físico crônico frequentemente leva a desafios psicológicos, incluindo depressão, ansiedade e baixa autoestima, que são exacerbados pela dor crônica e pelas limitações físicas.
Isso pode resultar em um ciclo vicioso de declínio da saúde mental, enfatizando a necessidade de intervenções psicológicas e suporte social como parte integrante do tratamento do lipedema.
Desse modo, ao reconhecer o lipedema como uma doença crônica e sistêmica com possíveis raízes hereditárias, é fundamental desenvolver estratégias de tratamento eficazes e fornecer o suporte adequado aos pacientes.
Essa compreensão também reforça a necessidade de pesquisa contínua para entender melhor a patogênese da doença e desenvolver abordagens de tratamento personalizadas, baseadas na genética e nos mecanismos biológicos subjacentes.
A inflamação, as alterações hormonais e o aumento do fluido extracelular no tecido adiposo são fatores identificados como contribuintes para a patogênese do lipedema. Adicionalmente, a disfunção no sistema microvascular pode desempenhar um papel central no desenvolvimento da condição.
Embora o lipedema não seja causado pela obesidade, e vice-versa, esta pode exacerbar os sintomas do lipedema e até desencadear sua manifestação em indivíduos predispostos.
E quais as estratégias possíveis?
Neste sentido, a abordagem multidisciplinar é fundamental no tratamento do Lipedema, uma vez que diferentes especialistas podem contribuir com suas competências específicas para um plano de tratamento integral.
Cirurgiões vasculares podem gerenciar complicações linfáticas associadas, enquanto Endocrinologistas ajudam a otimizar o perfil hormonal e metabólico dos pacientes. Ortopedistas podem ser consultados para lidar com as questões musculoesqueléticas decorrentes do excesso de peso nos membros, enquanto cirurgiões plásticos podem realizar procedimentos para reduzir o acúmulo de gordura e melhorar a funcionalidade e a estética.
Além disso, psiquiatras e demais profissionais de saúde mental são essenciais para o acompanhamento dos aspectos emocionais e psicológicos, frequentemente negligenciados. Ginecologistas também desempenham um papel importante, particularmente no manejo de mulheres com lipedema que apresentam problemas hormonais e questões ginecológicas concomitantes.
Para todas estas abordagens, a Unikka Pharma pode atuar com suplementações avançadas e personalizadas!
Conscientizar é um ato de cuidado!
A conscientização sobre o lipedema é crucial para melhorar o reconhecimento e tratamento da doença. Muitos pacientes passam anos sem um diagnóstico ou recebem diagnósticos incorretos, como obesidade ou linfedema.
Isso pode levar a tratamentos ineficazes e a um aumento do estigma e da frustração dos pacientes. Portanto, a educação continuada dos profissionais de saúde e a sensibilização da sociedade são passos essenciais para mitigar esses problemas e promover uma abordagem terapêutica mais eficaz e compassiva.
Referências:
AMATO, Alexandre Campos Moraes et al. Consenso Brasileiro de Lipedema pela metodologia Delphi. Jornal Vascular Brasileiro, v. 24, p. e20230183, 2025. Disponível em: https://www.scielo.br/j/jvb/a/BjWVDJpPcdTPKx5MqJQ9NRs
AMERICANO, Júlia Moreira et al. Efeitos de dietas e mudanças de hábitos de vida nos sintomas do lipedema: uma revisão de literatura. Revista Delos, v. 18, n. 63, p. e3487-e3487, 2025. Disponível em: https://ojs.revistadelos.com/ojs/index.php/delos/article/view/3487
DE SOUSA MARIANO, Kamila et al. Prevalência de lipedema em mulheres. Revista Faculdades do Saber, v. 9, n. 20, p. 48-59, 2024. Disponível em: https://rfs.emnuvens.com.br/rfs/article/view/257
DI-ONYSIO, Silva et al. Lipedema: um desafio clínico. Cadernos Brasileiros de Medicina, v. XXXVI, nos. 1-4, p. 51, jan-dez de 2023. Disponível em: https://www.cadbrasmed.com.br/_files/ugd/c181a5_871b5768eba545c0829029f8839d7d48.pdf#page=51